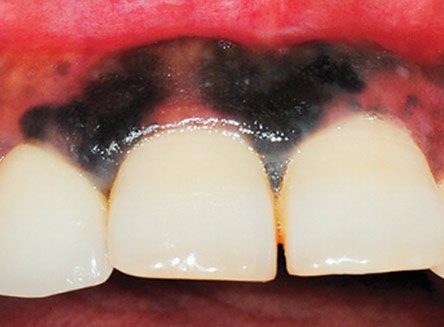
Что такое некроз десен. Фото
Некроз десны – необратимый патологический процесс, охватывающий сразу область нескольких зубов.
Чаще всего он возникает из-за ожога мышьяком и химическими веществами, вследствие долгого воздействия слишком низких или высоких температур, после стоматологических манипуляций и обезболивания.
Может быть последствием запущенных инфекций и воспалений в ротовой полости – гингивита, пародонтита, пародонтоза и др.
Признаки некроза десны можно рассмотреть на фото. При патологии происходит почернение и отмирание тканей, возможно распространение инфекции через кровь по всему организму.
Чем опасно заболевание
При некрозе десны необходимо своевременное, комплексное лечение. В противных случаях ткани отмирают и не восстанавливаются. Позже это приводит к развитию опасных осложнений:
- распространение процесса на близлежащие ткани, затрагивание твердых тканей зубов, что провоцирует утрату зубов и соответственно жевательной функции;
- если некроз десны сопровождается инфекцией, это может привести к гнойно-некротическому процессу – остеомиелиту челюсти;
- сепсис, или заражение всего организма через кровь.
Патогенез радиационного некроза
Патогенез радиационного некроза пока не выяснен. Вероятнее всего, некроз является следствием морфологических, сосудистых и дегенеративных изменений в зубной пульпе. По другой версии, после облучения, у больного наблюдается сухость во рту (ксеростомия), иммунодепрессивное состояние, что и приводит к некрозу. Кроме того, после облучения, в организме происходят специфические изменения: подавляется металлосодержащая ферментная система, в первую очередь, железосодержащая, которая участвует в процессе тканевого дыхания. Вследствие этих нарушений в тканях, в том числе и в пульпе, накапливаются недоокисленные продукты метаболизма, что приводит к нарушениям трофики и физиологических процессов минерализации дентина и эмали. Данные изменения тоже, могут способствовать образованию радиационного некроза.
Причины некроза десны
К омертвению тканей десны или некрозу могут привести следующие факторы или их совокупность:
- длительное воздействие на ткани холода;
- тепловой или химический ожог, некроз десны от мышьяка;
- травма, удар, сдавливание кровеносных сосудов и другое механическое воздействие на десны;
- инфицирование тканей, запущенные формы заболеваний ротовой полости – гингивита, пародонтита, пародонтоза;
- употребление токсических, наркотических, психотропных веществ;
- воздействие больших доз радиации;
- некроз десневого сосочка после анестезии;
- гормональный сбой, нехватка витаминов, анемия на фоне недостаточного поступления железа и фолиевой кислоты;
- нарушенные обменные процессы;
- воспаление десны из-за недостаточной гигиены или ее отсутствия;
- другие факторы, приводящие к нарушению кровоснабжения десны.
При ношении протезов могут образовываться пролежни на деснах. Они возникают в результате механического повреждения тканей. Поэтому при установке протеза для предупреждения появления пролежней необходимо в рекомендованный срок посетить специалиста.
Симптомы
Признаки некроза проявляются в разной степени в зависимости от прогрессирования патологии:
- кровь из десен, вытекающая без видимых на это причин;
- утрата эмалью блеска;
- появление неприятного запаха изо рта;
- изменение внешнего вида зубов – обесцвечивание поверхности, появление шероховатостей;
- увеличение лимфоузлов;
- отечность и покраснение тканей, отхождение зубов.
С прогрессированием заболевания увеличивается выделение крови из десен, беспокоят повышение температуры тела, потеря сна и аппетита, постоянная головная боль, расшатывание зубов, почернение их и образование на поверхности сероватого цвета налета.
Выделяют 2 формы некроза: влажную и сухую. При лечении влажный тип необходимо перевести в сухой.
Виды и симптоматика патологии
Некроз развивается постепенно, переходя от легкой стадии к более сложной и запущенной. Чтобы выбрать правильную тактику лечения, важно определить его форму и степень развития:
- ранняя стадия – симптоматика размытая, проявляется слабо. Зубные ткани теряют блеск, возникает чувствительность к температурным перепадам в еде, появляется незначительная кровоточивость. Эмаль становится слегка шероховатой, а десна – бледной, немного отходит от зубов,
- средняя – отекают десневые сосочки, наблюдается разрушение их верхушек, кровоточивость, образование сероватого налета, болезненность при касании. Пораженный участок может сильно побледнеть или даже потемнеть, появляется неприятный запах. Возможно увеличение подчелюстных и других лимфатических узлов. На этой же стадии могут появиться язвы на слизистой, у пациента повышается температура до 38-39 °С, возникают головные боли, нарушения аппетита и сна, нервные расстройства,
- последняя – наблюдается выраженная гиперемия, воспаление и отечность пораженной области. Тани отмирают, уменьшаются в объеме и иногда обнажают костные структуры, начинают шататься зубы. Появляются обильные отложения мягкого налета, а пациент страдает от высокой температуры, расстройств пищеварения и общего недомогания.
Лечение некроза десны
Терапия состояния подразумевает остановку процесса омертвления тканей и восстановление кровотока, удаление очагов некроза и установление спровоцировавшей его причины. Для удаления омертвевших клеток используют хирургический метод. Затем восстанавливают чувствительность нервных окончаний, кровообращение, укрепляют иммунитет и стимулируют регенерационные процессы.
При патологическом состоянии происходит размножение бактерий, поэтому проводится санация ротовой полости.
При сухом некрозе пораженные ткани обрабатываются антисептическими средствами, хирургическим путем иссекаются омертвевшие ткани.
При влажном типе заболевания его необходимо перевести в сухой, затем вскрываются гнойные очаги и дренируются, обрабатываются обеззараживающими средствами.
Для улучшения восстановления поврежденных живых тканей используется:
- мазь Солкосерил;
- источники витаминов A и E (ретинол, токоферол, масло шиповника, облепиховое масло, масло грецкого ореха);
- метилурациловая мазь.
Дополнительно назначаются полоскания антисептическими растворами, прием антибиотиков для предупреждения распространения инфекции.
Прогноз
Патология является необратимым явлением. Ее нельзя вылечить. Медикаментозные средства и способы лечения направлены на остановку процесса и предотвращение его распространения на живые ткани.
При своевременной диагностике и терапии, удалении очага омертвления, возможно предотвращение опасных осложнений, сохранение зубов и жевательной функции. Также на ранних стадиях выявление заболевания помогает не допустить распространение инфекции, приводящей к остеомиелиту, сепсису, гангрене.
Как предупредить развитие некроза десны
Для предотвращения такого состояния, как некроз десен, необходимо придерживаться следующих рекомендаций:
- регулярно очищать ротовую полость, удаляя зубной налет и камень, при необходимости делать это у стоматолога с помощью новейших методов (например, ультразвука);
- исключить употребление алкоголя и курение, прием наркотических и психотропных веществ;
- укреплять иммунитет, поскольку сниженный иммунный статус может стать причиной появления пародонтита, гингивита и других воспалительных процессов в полости рта;
- обеспечить полезное, сбалансированное питание, включить в него источники витаминов и минеральных веществ;
- лечить обострения заболеваний желудка и кишечника, контролировать показатели сахара и прогрессирование болезни при сахарном диабете;
- следить за прикусом, при наличии изменений своевременно обратиться к стоматологу для устранения дефекта и возможной причины состояния.
Некроз требует обращения к специалисту для избежания опасных последствий. Само состояние не лечится и является необратимым. Лечение основано на остановке некротического процесса и предотвращении распространения на живые ткани.
Список литературы
- Муровянникова Ж.Г. – Стоматологические заболевания и их профилактика, Ростов н/Д: Феникс, 2011.
- Мюллер Х.П. – Пародонтология, Львов: ГалДент, 2004.
- Дмитриева Л.А. — Современные аспекты клинической пародонтологии, М., 2001.
- Боровский Е.В. — Клиническая эндодонтия, М.: АО Стоматология, 2003.
- Т. Г. Робустова, В. В. Афанасьев [и другие] — Хирургическая стоматология / 4—е изд., М. : Медицина, 2010.
- Грудянов А.И. — Антимикробная и противовоспалительная терапия в пародонтологии, М., 2004.
Читайте связанные публикации:
Некроз слизистой оболочки
Некроз – заболевание, влекущее за собой гибель клеток и тканей. Часто поверхность слизистой полости рта, пищеварительного тракта и других органов поражаются некрозом из-за местно действующих раздражителей – механических, химических, бактериальных. Также разрушение слизистой оболочки обусловлено какими-либо расстройствами организма, например авитаминозом, инфекционными болезнями, болезнями крови, нарушениями обмена веществ и др.
Нарушению трофики слизистой полости рта способствуют сосудистые заболевания, тяжелые формы сахарного диабета и осложнения после урологических и полостных операций. При химических ожогах слизистой оболочки полости рта кислотами, мышьяковистой пастой, фенолом, формалином, нитратом и т. д. возникает коагуляционный некроз. Щелочи вызывают колликвационный некроз. Поражение захватывает все слои мягких тканей, на деснах и твердом небе.
При должном лечении через несколько дней некротизированные ткани отторгаются, и эрозии или язвы медленно заживают. Механизм развития некроза слизистой оболочки рта запускается при болезнях крови и органов кроветворения. Изменения слизистой в ряде случаев появляются раньше, чем клинические признаки основного заболевания. Возникновение язв на слизистой с последующим некрозом часто наблюдается при остром лейкозе. Отмечается кровоточивость, рыхлость десен, щек, языка, некроз верхушки сосочка десны, она приобретает синюшный цвет.
Вся слизистая оболочка становится бледной, анемичной. Некроз развивается быстрыми темпами, вокруг зуба образуется язва с темно-серым налетом со зловонным запахом. Выявляют некроз на миндалинах и других отделах полости рта. В результате некротического процесса при остром лейкозе образуются очаги, с весьма обширными язвами неправильных контуров, которые покрыты серым некротическим налетом.
Некроз полости рта проявляется резкой болью во время приема пищи. Больные жалуются на затрудненность глотания, гнилостный зловонный запах изо рта. Также отмечается общая слабость, головокружение, головная боль, снижение количества выделяемой слюны в связи с дистрофическими процессами в слюнных железах. Развитие некроза обусловлено действием внешних факторов, в основном микроорганизмов.
Начало патологии характеризуется ухудшением общего состояния больного. Может повышаться температура, в полости рта появляется грязно-серый налет, отек и гиперемия слизистой мягкого неба, передних небных дужек и зева. Через время отмечается слабо отечный, рыхлый белый, практически не снимаемый налет, подобный молочнице. Затем происходит изменение цвета на серо-зеленый, подтверждающий наличие некротированных процессов, которые с большой скоростью прогрессируют.
Поражениям подвергается костная ткань челюсти, губы, распространяется некроз и на пищеварительный тракт, увеличиваются лимфатические узлы, уменьшается количество лейкоцитов. Устранение травматических факторов и проведение профилактической оксигенотерапии полости рта, уменьшение влияния нарушения трофики тканей, устранение действия патогенной микрофлоры могут снизить активность язвенно-некротических процессов в полости рта.
Улучшение состояния слизистой характерно при применении антисептических растворов, обезболивающих средств и препаратов, ускоряющих эпителизацию. В комплекс лечебных мероприятий входит щадящая диета, употребление витаминов.
К причинам, которые могут приводить к острому некрозу слизистой оболочки пищевода, относят артериальную гипертензию, ишемию, гипергликемию, аллергию к антибиотикам, инфекционные поражения, кишечную непроходимость, разрыв аорты. Ожог щелочью, меланоз, злокачественные меланомы и черный акантоз сопровождаются острым некрозом слизистых поверхностей. Максимальные изменения слизистой пищевода определяются в дистальной части.
Некроз слизистой оболочки (черный пищевод) выражается в воспалении и частичной деструкции мышечных волокон. Наблюдается тромбирование кровеносных сосудов, но благодаря развитию струпа на стенках пищевода, предотвращается распространение некроза на глубокие слои оболочки. Положительная динамика лечения обеспечивает формирование толстого белого налета, очистив который можно увидеть розовую грануляционную ткань.
Обычно заболевание провоцирует желудочно-кишечное кровотечение, развитие тяжелых осложнений, к примеру, стеноза пищевода и формирование стриктур.
Терапевтические методы лечения должны быть направлены, прежде всего, на предотвращение сепсиса, улучшение микроциркуляции, купирования гастроэзофагеального рефлекса. Обязательно необходимо вводить ингибиторы протонной помпы, нормализовать моторику желудочно-кишечного тракта.
Автор статьи: